这是 达医晓护 的第 5892 篇文章
肿瘤科姜医生在接诊一名乳腺癌患者时,遇到了新的困惑:临床常用两种药物,一种是传统经典化疗药物,一种是新型靶向药物,但究竟哪种药物对该患者的疗效更好、不良反应更小?想要科学验证两种药物的疗效差异,最可靠的研究方法是什么? 事实上,这个问题的答案,正是临床研究领域的“金标准”——随机对照研究(Randomized Controlled Trial, RCT)。不少晚期肿瘤患者在就诊时会遇到被邀请参加某项临床试验,其中大部分都是RCT;医生在选择最优治疗方案时,也最依赖RCT的结果。那么,到底什么是RCT?它又有哪些独特价值? 一、什么是随机对照研究? RCT是一种核心的干预性临床研究方法。其核心逻辑是:将符合研究条件的特定人群(研究对象),通过严格的随机化方法分配到不同组别,其中一组或多组接受特定的干预措施(如新药、新技术,称为试验组),还至少有一组接受常规治疗、安慰剂或空白对照(称为对照组),随后在相同的条件下对所有组别进行观察,对比分析不同组别之间的研究结局(如生存率、不良反应等)。 通俗来讲,RCT就像一场“公平的临床比赛”:通过随机分配的方式让研究对象“公平分组”,避免人为选择带来的偏差;再通过对比不同干预措施的效果,明确哪种方案更优。它同样是“由因及果”的研究方法,但与队列研究的“不干预、纯观察”不同,RCT核心特征是“主动干预”与“随机分组”。 随机化是RCT核心基石,其本质是通过客观、无偏的随机分配方法(如计算机随机化、随机数表、抛硬币等),将符合条件的研究对象均等且随机地分配至试验组和对照组。这一过程不依赖研究医生或研究对象的主观意愿,核心目标是均衡两组间的所有混杂因素——既包括年龄、性别、基础疾病、病情严重程度等影响结局的因素,也涵盖了生活习惯、基因背景等未知的潜在混杂因素。 二、随机对照研究的经典案例 某项RCT旨在验证新型降压药A相较于传统降压药B的疗效与安全性。研究纳入了1200名原发性高血压患者,通过计算机随机化方法将其分为两组:试验组600名患者服用降压药A,对照组600名患者服用降压药B。 研究过程中,所有患者均遵循统一的随访方案,每3个月监测一次血压、肝肾功能等指标,为期1年。研究结局设定为血压控制达标率和不良反应发生率。 最终研究发现:试验组血压控制达标率为82%,对照组为65%;试验组不良反应发生率为5%,对照组为8%。研究提示新型降压药A的降压疗效优于传统降压药B,且安全性更好,也为高血压治疗的药物选择提供了重要依据。 三、随机对照研究的常见类型有哪些? 根据研究设计的不同,RCT主要分为以下4种常见类型: (一)平行设计 这是最常用的类型。研究对象被随机分配到不同组别后,每个组别各自接受对应的干预措施,整个随访期间组别固定,各组之间相互独立、同时观察。这类设计的适用范围广泛,既可以用于验证新诊疗方法与传统/标准方法的优劣(如上述降压药对比研究),也可用于两种已上市诊疗方法的头对头对比,明确二者在疗效、安全性上的差异。其优点是设计简单、操作便捷,结果易于解释。 (二)交叉设计 研究对象会先后接受两种或多种不同的干预措施,不同干预阶段之间设置一定的“清洗期”(避免前一种干预的残留效应)。比如研究两种降糖药对2型糖尿病患者的疗效,将患者随机分为两组:A组先服用药物1,清洗期后服用药物2;B组先服用药物2,清洗期后服用药物1。这种设计的优点是每位患者既作为试验对象,也作为自身对照,所需样本量较小,适合研究慢性病的短期干预效果。 (三)析因设计 析因设计适用于需同时研究两种或多种干预措施的场景,要求这些干预措施易于组合,且研究医生既关注各干预措施的单独效应(主效应),也关注它们的联合效应。其核心设计逻辑是对研究对象进行多次随机化,分别决定是否接受每种干预措施,从而形成覆盖所有干预组合的组别。 如想要探索手术期间严格控制体温(STC)和严格控制血糖(SGC)对患者预后的影响,可通过两次随机化对患者分组:第一次随机决定是否采用STC(STC/无STC),第二次随机决定是否采用SGC(SGC/无SGC),最终形成4个研究组:STC+SGC组、仅STC组、仅SGC组、未严格控制组。通过分析各组结局数据,不仅能明确两种干预各自的效应,还能探究是否存在交互作用。该设计优势是能同时探索多个干预因素的作用及交互作用,研究效率更高;缺点是研究设计和数据分析相对复杂,且治疗过程中任何操作偏差或错误,都会直接影响研究结果的准确性和解释可信度。 (四)非劣效/等效设计 主要用于验证新型干预措施在疗效上不劣于(非劣效)或等同于(等效)现有标准干预措施,也可用于两种已上市诊疗方法的等效性/非劣效性对比。需要注意的是,新上市的诊疗方法往往具有更高的潜在效果,但同时也可能伴随更大的安全风险,因此,通过这类设计开展严格验证尤为必要,如验证新型抗生素与现有一线抗生素治疗肺炎的疗效,若研究证实新型抗生素的疗效不劣于现有药物,且在安全性、便利性或成本上有优势,则可替代现有药物临床应用。这种设计常用于药物的更新迭代、不同剂型的疗效验证,以及已上市药物的横向对比。 四、随机对照研究的意义与价值 (一)确立临床干预的“金标准” 随机分组能够最大程度上均衡试验组和对照组的基线特征(如年龄、病情、基础疾病等),减少混杂因素的影响;同时,通过设置对照组,可有效排除安慰剂效应、自然病程等因素的干扰,使得干预措施与研究结局之间的因果关系更明确,研究结果的真实性和可靠性更高,是验证治疗、预防措施疗效的“金标准”。 (二)为临床指南制定提供核心依据 目前国内外主流的临床诊疗指南,其推荐意见的最高级别证据几乎均来自高质量的RCT。无论是新药的临床应用和新技术的推广,还是传统治疗方案的优化,一般都需要RCT证据支撑,确保临床决策的科学性和合理性。 (三)保障受试者临床治疗安全 RCT在验证疗效的同时,会更加严格地系统监测干预措施的不良反应,明确其安全性特征,尤其对于新上市的,其潜在风险相对更高,RCT中的严格监测能及时发现安全隐患。 (四)优化医疗资源配置 通过对比不同干预措施的疗效、安全性和成本效益,RCT能够筛选出性价比更高的治疗方案,帮助医院和医生合理选择诊疗技术和药物,避免无效或低效医疗资源的浪费,提升整体医疗服务质量。 五、随机对照研究的局限性 (一)存在伦理与依从性相关挑战 尽管研究设计已通过伦理审查,但部分患者可能因对干预措施的偏好(如更倾向于新上市疗法而不愿进入传统治疗对照组,或担心新疗法风险而拒绝入组)导致招募困难;即使入组,对照组患者也可能因心理预期差异出现退出风险。 (二)研究条件严格,结果外推受限 RCT通常有严格的纳入和排除标准,研究对象是经过筛选的“理想人群”,而临床实际中的患者病情更复杂、合并症更多,因此,研究结果可能无法完全适用于所有患者,外推性存在一定局限。 (三)耗费人力、物力和时间较多 高质量的RCT需要足够大的样本量、严格的试验设计和长期的随访观察,不仅需要大量的研究人员参与,还需要充足的资金支持,组织管理难度较大。 (四)可能存在依从性问题 随访周期较长时,部分研究对象可能因病情变化、药物不良反应或个人原因退出研究或不遵医嘱执行干预措施,导致失访率升高,可能影响研究结果的准确性。 作者:上海交通大学医学院临床医学研究院 冯铁男 指导老师:上海交通大学医学院临床医学研究院 俞章盛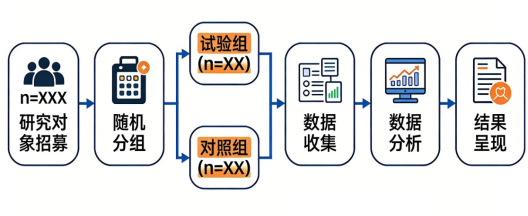






 收藏
收藏
 赞
赞