这是 达医晓护 的第 5599 篇文章
我们常在电视剧中看到这样的场景:吵架中的老人因生气突然剧烈头痛、倒地不起,送医后被诊断为中风。作为神经外科医生,我一眼就能认出,这很可能是脑动脉瘤破裂引发的蛛网膜下腔出血。这种藏在脑袋里的“隐形炸弹”,平时悄无声息,一旦爆炸却可能瞬间致命。今天就来揭开它的神秘面纱。 一、不是肿瘤的瘤:脑动脉瘤到底是什么? 很多人听到动脉瘤会立刻想到肿瘤,其实二者完全不同。动脉瘤不是血管上长了肿瘤,而是动脉壁因种种原因受损后,在血流长期冲击下向外鼓起的一个血泡。这个血泡的壁比正常动脉壁薄得多,且形态不规则,就像吹到极限的气球,随时可能破裂出血。 更麻烦的是,这颗炸弹的引爆时间毫无规律。没有人能预测它何时会破裂,也无法主动控制它是否破裂,这也是它被称为隐形炸弹的原因。 二、为何脑动脉瘤十分危险?颅脑结构是关键 人体全身动脉都可能出现动脉瘤,但我们常说的动脉瘤多特指脑动脉瘤。这与大脑独特的脆弱性密切相关: 缺乏保护 脑动脉穿行在柔软的脑组织间,不像其他部位的动脉有骨骼、肌肉或结缔组织撑腰,毫无支撑的血管更易受损伤。 结构薄弱 脑动脉壁的厚度只有颅外动脉的2/3,且中层缺乏弹力纤维,就像劣质水管,抗压能力先天不足。 复杂的交通网 脑动脉分支多、走行复杂,在血管分叉或交汇处,血流冲击更集中,最容易形成血泡。 三、爆炸前毫无征兆?破裂的信号与危害 脑动脉瘤最凶险的地方在于:破裂前几乎没有症状。多数人发现它时,已经是破裂出血之后;只有少数人能在体检时偶然发现未破裂的动脉瘤。 一旦破裂,后果很严重。最典型的表现是突然发作的剧烈头痛,患者常形容为“一生中经历的最剧烈头痛”,还可能伴随呕吐、脖子僵硬。严重时会出现意识模糊、说不出话、肢体瘫痪,甚至因脑疝迅速死亡。 数据显示,蛛网膜下腔出血(动脉瘤破裂最常见的后果)的致死致残率极高:1/3的患者没到医院就去世,1/3死在医院,只有1/3能存活。而存活者中,不少人会留下永久性脑损伤。 四、哪些人更危险?破解破裂的危险因素 虽然动脉瘤劈裂难以预测,但以下人群风险更高: 中年女性 女性发病率略高于男性,尤其更年期后风险上升。 基础病患者 有高血压病史的人,血管长期受高压冲击,更易受损。 不良习惯者 吸烟会损伤血管壁,增加动脉瘤形成和破裂风险。 家族遗传 若直系亲属有脑动脉瘤病史,自身风险会显著升高。 不过也不必谈瘤色变。数据显示,脑动脉瘤的年发病率约2%,但年破裂率仅0.2%。也就是说,大多数动脉瘤能与人和平共处一生。尸检中常发现,很多人带着动脉瘤活了一辈子都没出事。 五、如何发现并拆除炸弹?诊断与治疗手段 早发现是应对动脉瘤的关键。以下检查能帮我们找到这颗隐形炸弹: CTA(CT 血管成像) 快速、无创,适合初步筛查。 MRA(磁共振血管成像) 无辐射,能清晰显示血管形态。 DSA(数字减影血管造影) 被称为金标准,能精准定位动脉瘤的数量、大小、位置和形态,为治疗提供最详细的信息。 一旦确诊,手术是目前唯一能拆除炸弹的方法,主要有两种选择: 开颅动脉瘤夹闭术 通过手术打开颅骨,用特制的夹子夹住动脉瘤根部,阻止血流进入瘤腔。优点是能彻底处理复杂动脉瘤,缺点是创伤较大,恢复时间长。 血管内介入栓塞术 从大腿根部的血管插入导管,从内部直达动脉瘤位置,通过导管填入弹簧圈等材料,堵住血流入口。优点是创伤小、恢复快,适合高龄或身体虚弱的患者,但对某些特殊位置的动脉瘤可能不适用。 具体选择哪种方法,需要医生根据动脉瘤的位置、大小、形态,以及患者的身体状况综合判断,制定个性化方案。 六、与其恐惧,不如主动防范 面对脑动脉瘤,我们能做的不是恐慌,而是主动应对: 高危人群定期筛查 有高血压、吸烟史、家族史的人,建议40岁后做一次脑血管检查(如CTA或MRA)。 控制危险因素 戒烟、限酒、规律服药控制血压,能降低动脉瘤形成和破裂的风险。 警惕突发症状 若突然出现炸裂样头痛、呕吐、脖子僵硬,立即就医。每早一分钟治疗,就多一分生存希望。 这颗藏在脑袋里的隐形炸弹虽凶险,但并非不可战胜。只要我们了解它、警惕它、主动应对它,就能最大限度降低风险,守护生命健康。 作者:山西医科大学第一医院 神经外科 王明宇 主治医师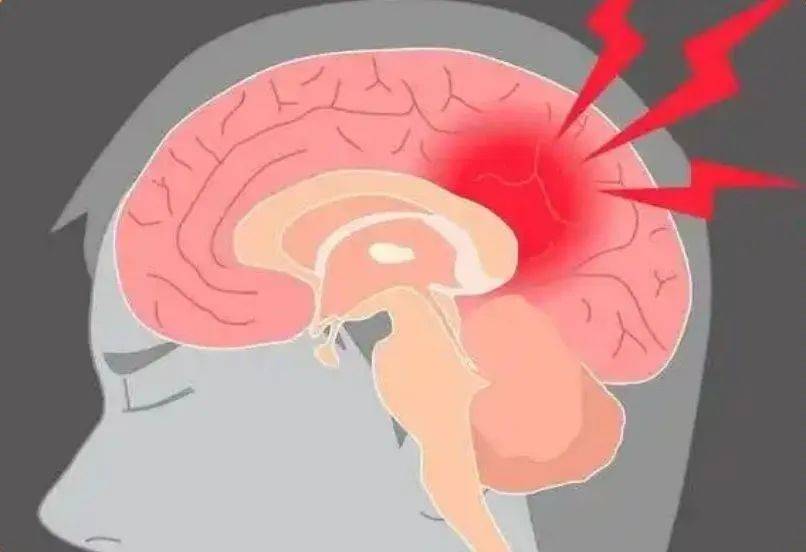
部分图片摘自网络,如有侵权请告知,予以删除。
所有人名和地名均为化名,如有雷同,纯属巧合。
动脑经杂志主编:王明宇
发表评论





 收藏
收藏
 赞
赞